- ホーム
- 診療科・部門のご案内
- 脳神経外科
- 小児脳神経外科 診療科・部門のご案内
脳神経外科
小児脳神経外科
頭のかたち外来
お子さんやお孫さんの頭のかたち、気になりますか?
頭の形が悪いから坊主は似合わなかった。ゼッペキ頭だから髪型は選ばないと目立つなど、頭の形が話題になったことが1度はあると思います。
病気ではない頭の形の歪みを頭位性斜頭(とういせいしゃとう)と言います。
頭位性斜頭は赤ちゃんがお腹の中にいるときに受けた外圧、もしくは出生後の体位によって一方に重力がかかってしまうことにより頭に歪みを生じる状態を指し、向き癖、ゼッペキ頭とも言われています。
日本では向き癖やゼッペキ頭はそのうち治ると言われ、これまであまり頭のかたちは気にされてきませんでした。一方、欧米では頭部の変形に対する意識は高く、乳児をうつ伏せ寝にすることが多かったのですが、うつ伏せ寝と乳児突然死症候群が関連するということがわかるとback to sleep運動が始まり仰向け寝が主流となりました。そのため、いわゆる向き癖による頭蓋変形は3%から48%にまで増えたというデータもあります。欧米では歯並びを気にして歯科矯正を行うのと同様、2000年代からヘルメットによる頭蓋形状矯正療法が普及し、現在では治療にガイドラインが作成され、ヘルメットは50種類以上が国の認可を受けております。
日本でも近年、頭のかたちを気にされる親御様は増えてきていると思われます。あるアンケート調査では乳幼児健診において、頭のかたちに関して相談を受けたことのある小児科の先生は92%に上ったと言われております。(坂本ら 日本小児科学会雑誌 2016)

ヘルメットによる頭蓋形状矯正療法は日本にも導入され2012年頃から自費診療として開始されました。このヘルメットは2018年4月に医薬品医療機器総合機構(PMDA)から薬事承認を受け日本でも認可されました。ヘルメット矯正を希望する親御様は年々増加しており図のようなヘルメットをかぶった赤ちゃんを街中でご覧になったことがある方もいると思います。
診療の流れ
当院では頭のかたち外来を開設しました。
外来:毎週火曜日午後 完全予約制(紹介状のご持参をお勧めしますが、なくても構いません。紹介状をお持ちでない場合は、初診にかかる費用として11,000円(税込)をご負担いただきます。)
<保険診療>
保険診療内で精査を行います。
小児脳神経外科医(下地一彰 医学部教授)が診察し病的な状態を除外します。必要に応じて頭部レントゲンや頭部CTを行います。CTは頭蓋骨のみを確認する放射線被曝の少ない撮像法を選択します。
頭部を計測し重症度を判定します。ヘルメット矯正の適応に当てはまらない場合はリハビリテーション科で赤ちゃんの頭のかたちに合わせたリハビリプログラムを作成します。小児科・リハビリテーション科と協力し発達検査を行います。3歳児健診までに数回発達検査を行います。
<自由診療>
ヘルメット矯正の適応がある赤ちゃんに保護者の方がご希望され、自費診療に同意される場合(44万円(税込み)/2021年9月現在)火曜日午後の外来に改めて来院していただきます。技師装具士とヘルメットの型取りを行い、本人の頭に合わせて矯正するヘルメットの形をコンピューター上で医師が作成し、オーダー。約3週間でヘルメットをお渡しします。練習のため数時間の装着から開始し、入浴の時間を除く23時間ヘルメットを装着します。装着期間は6ヶ月程度となります。装着期間中は3~4週間ごとに医師が診察しヘルメットの微調整を技師装具師と行います。
頭のかたち外来 受診のポイント(よくある質問)
- 将来的にストレスになりますか?
- 頭位性斜頭は重度になると顔面まで歪みが出ることがわかってきました。また重度でなくとも、髪型に悩んだりすることもある様です。美容師さんに聞いてましたが刈り上げや髪の毛の長さのバランスは頭のかたちに合わせて調整が必要でそこが腕の見せどころでもあるようです。ただし頭位性斜頭は病気ではありません。また重度でなければリハビリテーションによって悪化を防ぐことも可能です。気になることがあればまずお気軽に受診してください。
-
いつまでに受診すべきですか?
- ヘルメット治療の開始時期は3~7ヶ月とされており、治療期間は半年です。開始時期が早い程効果があると言われております。ただし首のすわりの状態によって装着時期を検討したり、重症度や受診された時期を考慮します。3~4ヶ月検診の頃に気になった場合、受診するのが良い時期と考えます。
- 病気が隠れているかもしれませんか?
- 乳児健診で大泉門が閉じかかっていたり、頭囲が正常範囲を逸脱している場合、小児科の先生が小児脳神経外科を受診するように伝えることもあります。また頭の形の歪みは頭蓋骨の縫合が早期に癒合してしまう頭蓋骨縫合早期癒合症という頭蓋骨の病気が隠れていることもあります。(頭蓋骨縫合早期癒合症の詳細はこちら)これらの病気は頭のかたち外来で早期に発見することも可能と考えます。
- ミシガン式頭蓋形状矯正ヘルメットとは何ですか?
- 当院ではミシガン式頭蓋形状矯正ヘルメットを用います。このヘルメットは2018年4月に医薬品医療機器総合機構(PMDA)から薬事承認を受け日本でも認可されました。このヘルメット矯正のシステムの特徴は、医療者が最後までヘルメットの調整を含め経過観察をします。3~4週間に一度外来で診察しますので、気になることやご心配なことを相談することができます。
- トラブルは起きないですか?
- 既にヘルメットを導入している施設によると、大きなトラブルは起きたという報告はありませんが、あせもなどの皮膚トラブルが時々見られます。小児科・皮膚科と協力して対応していきます。
頭部外傷
お子さんのいるご家庭で最も脳神経外科と関わる可能性が高いのは頭部外傷かもしれません。頭皮はとても血流が多いため小さな傷であってもかなり出血しますが、もし出血していても慌てずにまず圧迫をしてください。傷がパックリ開いているようであれば縫合が必要なのでまず当院に連絡をしてください。出血がなくお子さんがいつもと同じ様子であった場合は、よく様子を見るだけで問題はないはずです。ただし判断が難しい場合や心配な場合は、まずは電話で問い合わせをしてください。1日は慎重な経過観察が必要ですが、それ以降問題なければ心配ないことが多いです。もし呼びかけに反応しない、寝込んでしまう、てんかん(ひきつけ)を起こす、頭部を打撲した時に一時的に意識を失ったなどがあった場合、診察が必要です。当院へ連絡いただき、救急車で来院すべきかご自身で来られるかのご相談もしてください。交通事故、転落などの重傷頭部外傷に関しては頭部外傷を専門医が担当します。
スポーツ脳振盪
部活などスポーツ中や学校で遊んでいて頭部を打撲することがあると思います。脳振盪という言葉を聞いたことがあるかもしれませんが、最近の研究で脳振盪はこれまで考えていたより注意が必要な外傷であることがわかってきました。受傷直後から復帰までスポーツ脳振盪の専門医が担当します。
水頭症
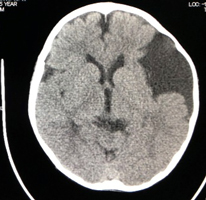
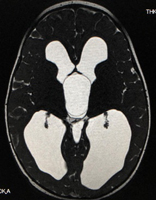
水頭症とは病態を総称したものであり、小児脳神経外科領域で対応する水頭症は図(胎児水頭症ガイドラインより)の通りさまざまな原因によって発症します。そのために発症による日常生活動作の状態もさまざまです。
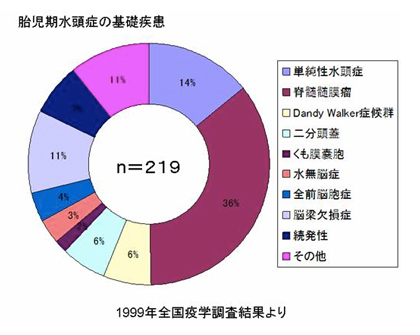
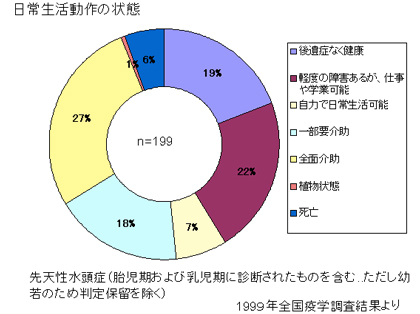
2つの画像のキャプション:胎児水頭症診断と治療ガイドライン(2010)より抜粋
水頭症はどのような状態であっても発症しているこどもの発達の足かせとなるため、治療が必要です。現在水頭症の治療には2つの方法があります。ひとつは「シャント術」と言われる短絡術、もうひとつは神経内視鏡を用いた「第三脳室底開窓術」です。
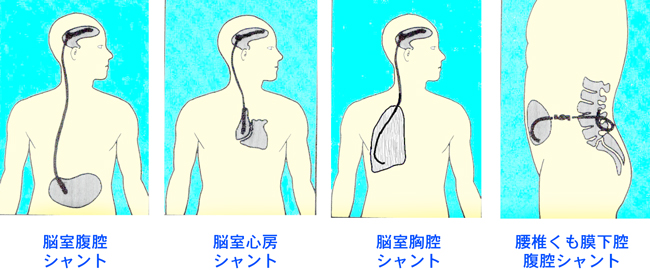
シャント術
余分な髄液を身体の他の部分に誘導して吸収を促す方法です。誘導する部位は腹腔が現在第一の選択肢となります。腹腔への誘導が難しい場合は心房や胸腔に誘導します。
神経内視鏡を用いた第三脳室底開窓術
頭蓋骨に小さな穴をあけて脳室に内視鏡を挿入し、脳室と脳槽を隔てる薄い膜に孔をあけ新しい髄液の通路を作成し圧の不均衡を改善する手術です。
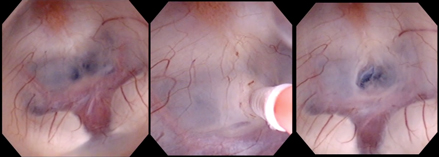
シャントなどの異物を体内へ入れる必要はない利点はるものの、年齢や水頭症の原因によって効果が制限されます。手術方法の選択に関しては十分な検討が必要です。
シャント術、神経内視鏡を用いた第三脳室底開窓術のいずれの治療方法も時間が経ってもトラブルが生じることがあるので長期の通院が必要になります。
頭蓋内嚢胞疾患(くも膜嚢胞など)
脳の中に袋状に液体がたまる頭蓋内嚢胞(のうほう)が生じると脳を圧迫することがあります。また、部位によっては水頭症を併発します。主な治療法は神経内視鏡を用いて嚢胞と正常な髄液腔に交通をつけます。くも膜嚢胞はさまざまな部位に生じます。最もよく見るものが「中頭蓋窩くも膜嚢胞」で、拡大傾向を示すもの、頭痛などの症状があるものは手術を行います。また手術をしなくても良い場合もあります。「鞍上部くも膜嚢胞」のように嚢胞が髄液の流れを阻害してしまうと水頭症をきたしますのでこのような場合は手術が必要です。
神経管閉鎖不全症
赤ちゃんの神経系は胎生4週頃の比較的早い時期にできあがります。神経板が筒のようになって神経管に変化し脳と脊髄を形成しますが、この時期に問題が生じることがあります。脳側で生じると「脳瘤」、脊髄側で生じると「二分脊椎」と呼ばれる病態が出現します。
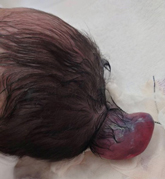
脳瘤(のうりゅう)
頭側で神経管閉鎖不全症が生じ、皮膚の形成が見られず脳や硬膜がそのまま露出してしまう場合はいわゆる「無脳症」と呼ばれる病態となり、出生後あまり生存することがないため残念ながら治療の対象とはなりません。皮膚で覆われている場合は、頭蓋内と頭蓋外の交通を遮断するために手術が必要となります。日本人は後頭部に多く見られます。「脳瘤」は瘤内に髄液のみ存在するか、脳組織もしくは脳室まで飛び出してしまうかで重症度が異なります。また瘤が大きいと閉鎖術後に水頭症になる可能性も存在します。頭蓋骨に欠損部も存在しますが500円硬貨の大きさを目安に欠損部の手術をおこないます。欠損部が小さい場合は手術をおこなう方がリスクが高い可能性があるからです。
二分脊椎
脊髄側で神経管の閉鎖不全が生じると二分脊椎と呼ばれる病態となります。神経系がそのまま露出している場合は脊髄側で神経管の閉鎖不全が生じると二分脊椎と呼ばれる病態となります。神経系がそのまま露出している場合は「脊髄髄膜瘤」と呼ばれ、感染を防ぐために出生後48時間で閉鎖術を行う必要があります。残念ながら手術を行なっても下肢の障害と膀胱直腸障害を避けることはできません。また脊髄髄膜瘤は高い確率で水頭症を併発するため脳室腹腔シャント術が必要となります。場合によっては何度も手術が必要となることもあります。
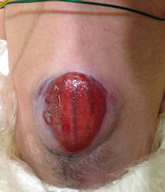
皮膚に覆われている場合は脊髄と皮膚の脂肪が癒着してしまう「脊髄脂肪腫」という状態となります。脊髄脂肪腫は脊髄を下方に係留してしまいます。出生後は症状がなくても身長が伸びることによって脊髄が引き伸ばされてしまうため、「脊髄係留症候群」と呼ばれる下肢の痛みや変形、膀胱直腸障害が生じることがあります。そのため予防的にこの係留を解除するための手術を行うことがあります。脊髄脂肪腫は脂肪と脊髄の癒合が非常に複雑な場合もあり、症状がない状態で脂肪腫と脊髄を剥離することで合併症を生じてしまうこともあります。また自然歴といって手術をしなかった場合、どの程度の確率で症状が出るか未だ分からないこともあります。そのため、それぞれのケースで手術をするべきか、症状が出てから手術を考慮すべきか検討する必要があります。脊髄脂肪腫はおしりから腰のあたりに皮膚病変が見られることがあり、小さなえくぼからそれこそ尻尾のようなものまでさまざまです。健診で産科・小児科の先生に指摘された場合、もしくはお母様お父様が気になる場合、いずれもまず当科受診をご検討ください。
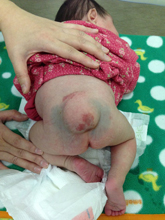
頭蓋骨縫合早期癒合症
頭のかたちが気になったことはありますか? 小児科の先生の90%以上は健診の際頭の形に関してご家族から相談を受けたことがあると言われています。頭蓋骨縫合早期癒合症は日本では比較的まれな疾患と言われておりますが、早期の診断が有効な治療につながります。頭蓋骨縫合早期癒合症には頭の形のみが影響を受ける「非症候群性頭蓋骨縫合早期癒合症」と顔面を含め他の部位まで影響を受ける「症候群性早期癒合症」が存在します。非症候群性の場合は1つまたは2つの縫合が影響を受けることが多く、どの縫合が癒合するかにより特徴的な頭の形態をとります。頭蓋骨縫合早期癒合症の診断のためだけではなく、いわゆる「向きぐせ」と呼ばれる病気ではない頭の形状を、ヘルメットを使用し良いかたちに誘導する治療をご提案します。
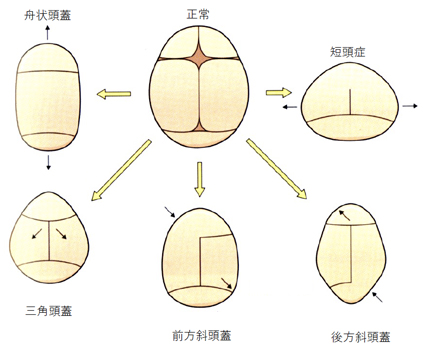
非症候群性頭蓋骨縫合早期癒合症は1つもしくは2つの縫合が癒合すると特徴的な形態を示します。
脳血管障害
小児の脳血管障害は成人と比較して多くは見られません。その中で比較的良く見られる疾患に関して簡単に解説します。
早産児脳室内出血
色々な理由で早めに出生した赤ちゃんの脳は未熟で様々な刺激に対して脆弱であり、脳室内出血を生じることがあります。おそらくこの出血が良く見られる時期は赤ちゃんは新生児ICU(NICU)でケアをされているはずですから新生児科の先生が注意深く観察し診断します。このうち一部の赤ちゃんが脳室腹腔シャントが必要となる水頭症を併発することがあります。
脳動静脈奇形(AVM)
脳動静脈奇形(arteriovenous malformation: AVM)は脳の動脈と静脈が毛細血管を介さずに直接交通してしまう先天性の病気の1つで発生頻度は人口10万人あたり1−2人と言われており、20歳以下となると0.01-0.028%程度と言われる非常に稀な病気です。しかし小児の脳出血の原因の最多と言われており、もし小児で頭蓋内出血が見られた場合はこの疾患を念頭に入れて治療を進める必要があります。またてんかんの原因となることもあります。破裂して出血している場合や破裂してない場合、AVMの大きさや血流の動態によって治療の適応が異なり、また開頭をする外科治療、血管内治療、定位放射線治療と様々な選択肢があるので最善の治療を提供するため当科でも各専門の医師が合同で治療を行います。
そのほかにも小児の脳血管障害にはてんかんの原因となる海綿状血管腫。外傷や感染によって生じる脳動脈瘤。さらに出血性素因によって生じる頭蓋内出血(特発性血小板減少性紫斑病、血友病、ビタミンK欠乏症)が存在します。出血素因がある場合は小児科と協力しながら原疾患の治療を行います。
脳腫瘍
我が国の小児脳腫瘍は、成人を含め全体の7.4%を占めるに過ぎませんが、反対に小児の領域から見ると脳腫瘍は白血病についで2位の頻度に位置し、死亡原因の第1位となっています。脳神経外科学会の腫瘍統計調査では頻度の多い順に星細胞腫(astrocytoma), 胚細胞腫(germ cell tumor), 髄芽腫(medulloblastoma), 頭蓋咽頭腫(craniopharyingioma), 上衣腫(ependymoma)でありこれらで全体の70%を占めます。それぞれの腫瘍は手術だけではなく、化学療法や放射線治療など多彩な好発年齢、好発部位、症状に合わせて治療方法が検討されます。我々の連携施設である茨城県立こども病院(小児がん拠点病院)と連携して治療に当たります。またより専門性の高い治療が必要な場合はそれぞれの疾患の得意な病院への紹介も行います。
