脳神経外科
脳血管内治療とは
脳血管内治療は、近年のさまざまなデバイスの進歩とともに、脳卒中の病態解明が進み、この10年で最も進歩した分野の一つです。その方法は、足の付け根、肘の内側、手首の血管など、体の表面近くを通る太い血管からカテーテルを挿入し、大動脈を通じて脳の血管まで進めます。その中にさらに細いマイクロカテーテルを入れ、疾患の場所に誘導し、さまざまな治療デバイス(コイル、バルーン、ステント、塞栓物質および各種薬剤など)を投与して治療を行います。特に脳動脈瘤は、従来は開頭術のみでしか行えなかった治療ですが、脳血管内治療により、頭を切らずに行うことができるようになりました。
対象となる疾患は、未破裂・破裂脳動脈瘤、頸動脈狭窄症、脳血管狭窄症、脳動静脈奇形、硬膜動静脈瘻、脳腫瘍の一部などです。
これら脳血管内治療の方法および、対象となる疾患それぞれについてご説明します。
1.未破裂 ・破裂脳動脈瘤の治療
未破裂 脳 動脈 瘤 について
脳ドックなどによって、偶然発見される場合が大半を占めます。これが見つかった場合でも慌てる必要はなく、外来で担当医が詳細にご説明いたします。それを専門医がよく評価させていただき、それぞれの状態に応じて、適切な方針、また望ましいライフスタイルなどをご説明いたします。問題となる破裂率ですが、日本人のデータとしては年間0.95%、あるいは1.4%などと報告があります。また、5mm未満の動脈瘤の場合、年間破裂率は0.54%です。破裂のしやすさに関与するのは動脈瘤の大きさ、部位、形状、年齢、増大傾向にあるか、動脈瘤による直接の症状があるか、女性、多発している、喫煙など、非常に多くの事が関係します。インターネットができる方であれば、「日本脳神経外科学会」のホームページから「一般の方へ」と進み、「疾患情報NeuroInfo」ページから、脳血管障害、未破裂脳動脈瘤をクリックしていただければ詳細な解説がありますのでご参考にしてください。
脳血管内治療について
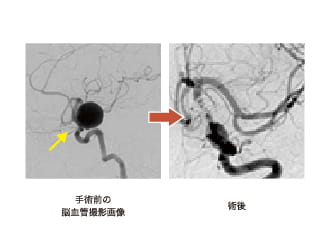
血管内治療は、主にプラチナでできたコイルで動脈瘤内を塞栓する方法を用います。使用するカテーテルは0.7mmほどの細さで、使用するコイルは0.2-0.3mmぐらいの細く柔らかいものです。この方法により、ほとんどの未破裂脳動脈瘤の方は1週間以内で退院が可能です。また近年、下図の左に示しましたように、ステントを用いて脳動脈瘤の塞栓術を行う場合も多くなってきています。特にフローダイバータ-ステントでの治療は、内頸動脈に存在する大型の動脈瘤に威力を発揮します。
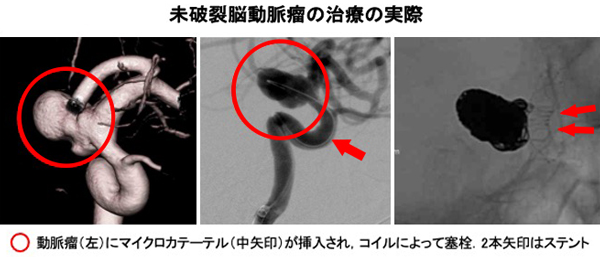
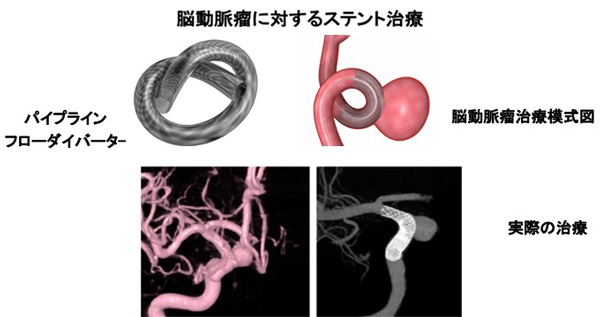
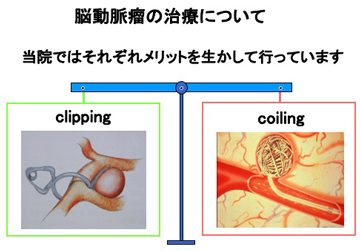
未破裂脳動脈瘤の治療方法は、経過観察、コイリング(血管内治療)、クリッピング(開頭術)がありますが、それぞれ患者さんの状態をよく診ながら最適な治療を行っています。
破裂 脳 (くも膜下出血)について
くも膜下出血の大半の原因は脳動脈瘤が破裂することで起こります。破裂脳動脈瘤の方の場合でも未破裂脳動脈瘤と同様に、血管内治療を行うことが多くあります。ただし、未破裂の場合と異なり、手術はうまくいったとしても、患者さんの予後というものは、くも膜下出血の病態の重症度に関係するので、それのみでは油断できません。術後2週間までは油断できず、脳血管攣縮という脳の血管が細くなる病態があります。これに対して、血管形成術、あるいはエリルという、血管を拡張するお薬を血管内より投与する場合があります。
このように、血管内治療は頭を開けずに治療ができる素晴らしい方法ですが、常に簡単で安全というわけではありません。もともといつ破裂するか分からない危険な動脈瘤であるうえに、非常に細かい作業であるためその分難しく、大きな合併症や死亡につながる危険が伴う場合もあり得ます。担当医によくご相談ください。
2. 頸部や脳内の主要血管の狭窄が原因となる脳梗塞
血管の狭窄病変に対しては、主に血管の中からバルーンつきのカテールで血管を拡張する方法(血管拡張術)や、最近ではステント(金属のメッシュ状の筒:右図)を留置する方法(ステント留置術)で行います。
脳血管障害にあるステント治療の図
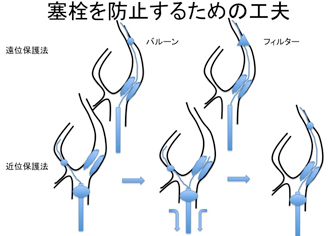
3. 急性脳梗塞に対する血管内治療
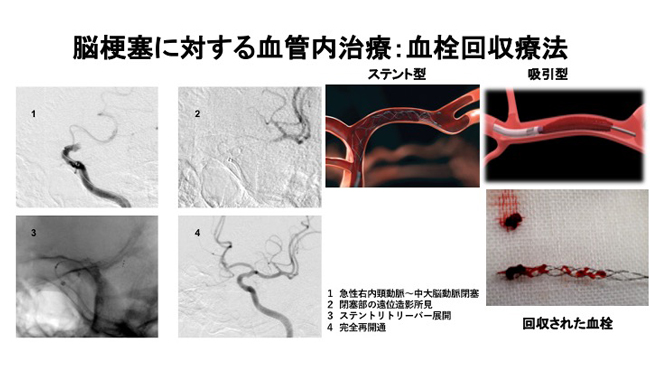
心臓や血管についた血栓が飛んで脳の血管に詰まる脳塞栓症に対しては、詰まった場所までカテーテルを進めその部位の血栓を溶かす薬を注入したり、ペナンブラというデバイスで硬い血栓を吸引する方法や、ステントリトリーバーを用いて血栓を回収し詰まった血管を再開通させたりすることができます。
内科的疾患を多数併発されているご高齢の方が多いので、神経内科をはじめ当院に多数揃っている各科の専門医と緊密に連携しながら診療にあたることになります。
脳血管障害にある血栓回収療法図
4. 脳 のう 動静脈 どうじょうみゃく 奇形 きけい 、脊 せき 髄 ずい 動静脈 どうじょうみゃく 奇形 きけい
脳内や脊髄内にある動脈と静脈の吻合(ふんごう)が生じ(短絡:我々はシャントと呼びます)、正常な脳や脊髄の循環代謝に障害を生じることがあります。症状として脳出血、てんかん発作、麻痺などが生じ、これが脊髄で起こると両側下肢の運動麻痺や感覚障害、膀胱直腸障害などさまざまな神経症状を起こします。治療法としては、脳血管内治療、開頭摘出術、放射線治療(サイバーナイフ)があり、通常はこれらを組み合わせて行います。どの組み合わせで行うかは、それぞれの患者さんに応じて検討し、これらの治療法を選択することになります。
脳血管内治療は、開頭手術や放射線治療との組合せで行われるのが通常です。血管の中から異常血管の部分にマイクロカテーテルを誘導し、血管を塞栓する物質(コイル、NBCA、Onyxなど)で出血しやすい部位を処理し、あとに続く開頭手術や放射線治療をより効果的にするために有効とされています。担当される先生と、治療方針や合併症などをご相談ください。
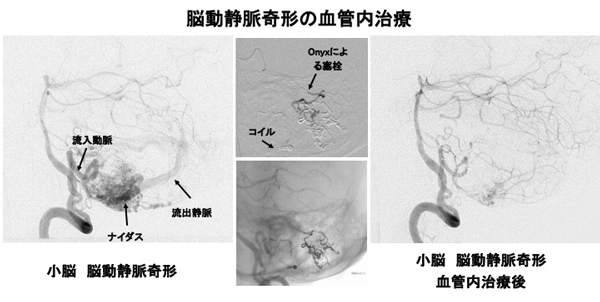
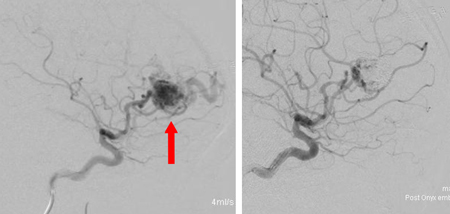
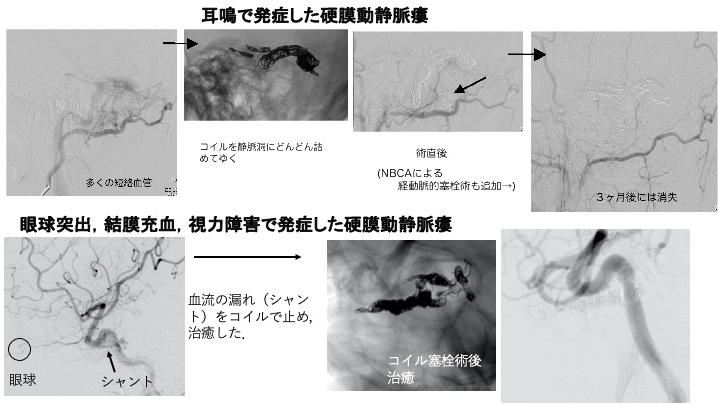
5. 硬 こう 膜 まく 動静脈 どうじょうみゃく 瘻 ろう
脳を覆っている硬膜の動脈や静脈にシャント(短絡:つながり)が生じる疾患で、特に硬膜に存在する静脈洞に、何らかの原因で動脈が直接流れ込む状態となってしまったものが、硬膜動静脈瘻(こうまくどうじょうみゃくろう)です。認知障害、頭痛、血管性雑音による耳鳴り、眼球結膜充血、眼球突出などその症状はさまざまです。なかなか正確な診断がつきにくい病気の一つで、一般には稀ですが脳血管内治療によって70-80%は治癒させることができます。
6. 脳腫瘍 のうしゅよう 、その他
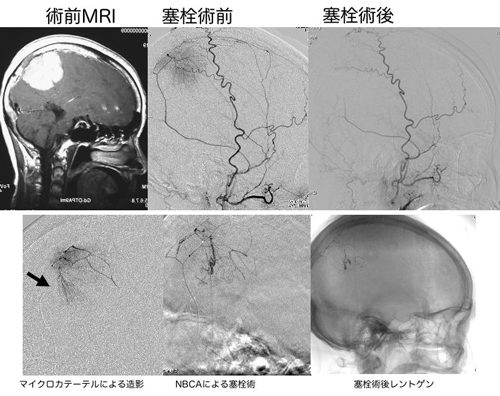
血管の豊富な脳腫瘍で、開頭手術で摘出を要する症例では、あらかじめ腫瘍内の血管を塞栓しておくことにより、非常に手術がやりやすくなる場合があります。この場合の脳血管内治療の目的はあくまで出血を最小にすることです。また、選択的に腫瘍を栄養にした血管に抗癌剤を注入し治療する場合があります。
慢性硬膜下血腫(まんせいこうまくかけっしゅ)は、通常は穿頭(せんとう)手術で治療しますが、それだけでは再発を防げない場合があります。その場合は硬膜にいく血管に塞栓術を行うことでよくなる場合があります。
さらにはクモ膜下出血後の血管攣縮(けっかんれんしゅく)に対する治療、大きな動脈瘤などに対する血管閉塞試験など、幅広く脳血管内治療を行っています。
患者さんのQOL(生活の質)を非常に重視している当科では、このような最良の治療をご提供すると同時に、外来診療〜血管内治療〜その後のフォローアップまで一貫したコンセプトのもと、チームで診療にあたっております。どうぞ安心してご受診ください。
脳血管内治療の流れ
脳血管内治療の流れについて具体的にご説明します。
- 一般検査,頸部血管エコー、CT、MRI、脳血流検査
- 脳血管造影検査
- 治療計画
- 脳血管内手術入院
- 術後外来
1.一般検査・頸部血管エコー・CT・MRI・脳血流検査
原則完全予約制です。ただし、緊急の場合はこれに限りませんので随時対応いたします。
問診・神経学的検査・血液生化学一般検査・心電図・胸部レントゲンさらにそれぞれの患者さんに応じて頸部血管エコー検査・CT・MRI・高次脳機能検査・脳血流検査などを行います。
その結果さらに脳血管内治療の術前計画を立てるため、2)脳血管造影検査に進みます。適応・検査手続きの内容・リスクなど十分な説明があります。
2.脳血管造影検査
脳血管内治療を進めるにあたってもっとも重要な検査です。通常3日間入院(検査前日入院、翌日に検査実施、3日目退院)となります。ももの付け根よりカテーテル挿入して検査を行います。入院日に同部剃毛をします。検査は軽い鎮静下に行いますが意識は保たれます。熟練したスタッフが行いますので安心してお受けください。
3.治療計画
カンファレンス会議の結果、各種画像・脳血管造影より手術を具体的に検討します。
4.脳血管内手術
通常は手術の前日に入院します。全身麻酔で手術室に設置された血管造影装置(ハイブリッドといいます)にて行います。カテーテル穿刺部、足の付け根かあるいは手首より管を挿入いたします。手術時間は3〜4時間、疾患によってはさらに時間がかかることがあります。術後はICU,HCUあるいは回復室等で1日慎重に経過観察を行います。翌日に病棟に戻ります。退院は原則手術後1週間ですが、状態が許せばそれ以下で退院もあります。手術の傷は穿刺部、つまり足の付け根ないしは手首にあります。しばらくは過激な運動は避けてください。退院時に今回の血管内治療の内容、各種画像、また外来受診の予定および検査についてご説明いたします。
5.術後外来
患者さんの疾患によって通院期間・必要な検査など相違しますが、通常は退院後2週間で1回、以後3ヶ月後、半年後、1年後などとなります。疾患によってMRI・脳血管造影など各種検査を行います。
治療実績
2020年3月開院以来ベッドもフル稼働していないという制限があるなかで昨年度は脳動脈瘤コイル塞栓術、血栓回収術など30件程度施行しております。
受診のご案内
脳血管内治療 担当医師紹介
開頭クリッピング術
【くも膜下出血の脳動脈瘤の開頭クリッピング術】
開頭して、動脈瘤の根元を金属でつくられた小さなクリップでとじ、動脈瘤への血流を止めます。
ハイブリッド手術室では、脳血管撮影装置が手術台に組み合わされている(ハイブリッドアンギオ)ので、動脈瘤の状態を常に確認しながら手術を行うことが可能です。

ご予約・お問い合わせ
●一般診療のご予約・変更(予約センター)
TEL:0476-35-5576
(月曜日~土曜日 8:30~17:30 ※祝日は除く)
●その他のお問い合わせ
TEL:0476-35-5600(代表)