- ホーム
- 診療科・部門のご案内
- 救急科 診療科・部門のご案内
- IUHW留学セミナー
救急科
IUHW留学セミナー
SAEM2024
アリゾナで行われたSAEM2024に参加してまいりました。米国の救急医学会では どのように専攻医教育の研究を行っていくか?救急外来をどのように効率的に運用するか?など日本の救急よりもより一歩進んだ内容が研究発表されています。何より30代‐40代の救急医がカジュアルな装いで活発に議論したり交流を深めています。
専攻医の平田先生と志賀教授は JOB Fair に参加をしました。全米各所から集まっている素晴らしい専攻医プログラムのみなさんと情報交換をしたり、平田先生の売り込みをしたりしました。

Dr.Aoyagi によるProfessor Round
ニュージーランド・ダニーデン病院内科部長、一般および急性期内科/感染症コンサルタント、オタゴ大学医学部・上級臨床講師である青柳先生によるケースカンファレンスを開催しました。
感染症ならびに一般内科で診療をされている先生に、頭痛を主訴とする循環器の症例のご講演をいただき、臨床推論最重要の事項を教えていただきました。


参加した学生の感想
学生A:本日の診断におけるさまざまなバイアスのお話の中で、自分が直近に得た知識に引っ張られてしまうことがあると聞き、知識を得るだけでなく、しっかりと整理してメタ的に考える習慣を持つことが大事だと感じました。
また、既につけられた診断を疑うということが将来できるようになるために、実習中は診断のプロセスなどを意識的に自分でも考える姿勢で取り組みたいと思います。
青柳先生が次の患者さんに繋げるために今回のようなケースを共有してくださったり、毎年の症例を部屋に掲示しておられることに感銘を受けました。本日はとても勉強になる貴重なお話をしていただき、ありがとうございました。
学生B:青柳先生の講演で特に印象深かったのは、バイアスの話です。
silent error, system errorなど、初めて聞く概念を知ることができとても勉強になりました。
ありがとうございました。
学生C:診断におけるバイアスは今まであまり考えたことがなく、また医学部の授業でもほとんど言及されたことがありませんでした。青柳先生のレクチャーを受けなければ今後の人生で気づかないうちにバイアスがかかってしまう可能性がありました。今回はバイアスについて考える良いきっかけになりました。
学生D:頭痛の鑑別診断は全く思いつかず、驚きました。
診断プロセスや診断エラーについての分析など、今まで考えたことがなかったので興味深くとても勉強になる講義でした。
特に「1週間前にSLEの勉強をしたあとに」などバイアスがかかってしまうというのは自分の経験からも納得しましたし、注意しようと思いました。
Mayo Clinic Emergency Medicine Professor Grand Roundが開催されました
Mayo Clinicの救急科よりProf. Cabrera, Prof. Bellolio, Prof. Luke をお迎えしてご講演をいただきました。
アナフィラキシーの最前線、めまいのDos and Dont's、プレホスピタルケアの最前線 など多岐に渡る内容を、学生・研修医・医師が参加するなかでお聞きすることができました。
米国の救急の現場でご活躍の先生方から、最先端のご講演をいただき学びの深い時間でした。


IUHW初期研修卒業生・木下先生の渡米に関する講演
2024年5月27日、IUHW初期研修卒業生(国際医療福祉大学病院)でテキサス大学ヒューストン校(UT Houston)脳神経内科レジデンシーにマッチされた木下先生にご講演をいただきました。
科別のIMGマッチング動向、留学までの歩み、インタビューまでの道のり(コネクション、優秀さ、個性、お金)など、渡米をめざす皆さんがとても知りたい点を具体的に教えていただきました。
Japanese Sumo Guyのあたり、とても印象的でした。




専攻医 平田医師の渡米研修
専攻医の平田医師が シカゴのER研修に行き
- 英語での診療
- 渡米を目指す友人
- 米国人のコネクション
などたくさんの充実した経験をして帰国されました。
IUHW-ERは渡米をめざす若手医師を応援しています。

スタンフォード式白熱救急教室
2024年3月にスタンフォード大学の御手洗教授をお迎えし、Interactive EM case presentation で学びました。
急性期疾患へのアプローチ・鑑別診断についてTeam based learningで学びました。
長旅のあとにも関わらず、情熱的で、Clinical pearlsの詰まった、とてもInteractiveな教育方法でした。
意識障害を考える中で、生理学的に網様体賦活系と大脳半球の関係性を教えていただきました。
低ナトリウム血症の際の脳の病態生理を細胞レベルからわかりやすく教えていただきました。


University of British Columbia,BC Children's Hospitalの小児救急医・
Professor Ran D. Goldman, MDの講演
2023年11月には
University of British Columbia,BC Children's Hospitalの小児救急医である
Professor Ran D. Goldman, MDにご講演をいただきました。
小児救急医でかつ研究者として診療に従事しつつも臨床の疑問→臨床研究を数多くされているGoldman先生のお話から多くの学びがありました。
当日は20名を超えるご参加をいただきました。
研究は新しい知見を世界中に届けることができるため、目の前の患者さんを大事にしつつ世界に貢献できる。医師としてとてもやりがいのある仕事である、というGoldman先生のお言葉が胸に刺さりました。
また、多くの医師を指導してきたGoldman先生の一人一人に合わせた緻密な指導、励ましなどからなるMentoring(必ずしも同一専門や同一地域でなくても良い)
についての知見も指導者の我々として勉強になりました。
こうやって国際的な学びや交流があるのがIUHWの良いところです。Goldman先生ありがとうございました。


スタンフォード大学 救急科・集中治療科の御手洗先生ご講演
2023年6月21日、スタンフォード大学 救急科・集中治療科の御手洗先生にご講演をいただきました。
ERからシームレスに集中治療を早期に行うことで死亡率が減少するという革新的なStanford Emergency Critical Care Program (ECCP)について教えていただきました。
医学生・研修医・救急科医師に加えてオンラインからの参加者も多く、新しいプログラムを進めていく秘訣・患者中心の医療の重要性など多くのことを教えていただきました。



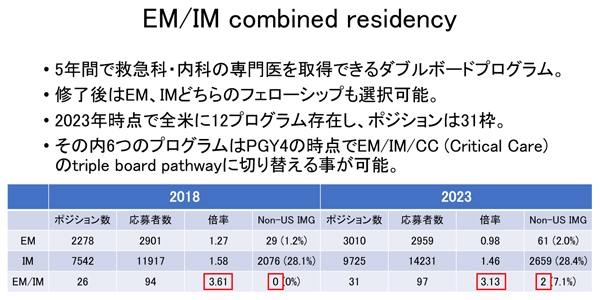
IM/EM combined residencyのマッチングを勝ち抜いた戸田一喜先生にお話を伺いました
2023年4月4日に、横須賀米海軍病院の戸田先生を講師に留学セミナーを開催しました。
競争の激しいIM/EM combined residencyにマッチされた戸田先生から、どうやってマッチングを勝ち抜くか?
推薦状はどうするかなど教えていただきました。



ミシガン大学の和足先生にお話いただきました
8月31日に留学セミナーが行われました。総合診療の研究において医療安全やキャリア形成、医学教育が盛んであることが印象的でした。アメリカにて日本を変えるために、エネルギッシュにご活躍される和足先生の講演から参加者一同エネルギーをいただきました。



アイオワ大学救急科の李先生にお越しいただきました
7月25日にアイオワ大学救急科の李先生にお越しいただき、小児の頭部外傷のケースを元にactive learningの形式で shared decision makingについて学ことができました。


百武美沙先生による留学セミナーを開催しました
6月28日に百武美沙先生による留学セミナーを開催しました。
留学に興味のある医師や医学生が参加、セミナー後にみなさんのモチベーションの上がったいきいきとした表情はとても頼もしかったです。

第2回IUHW留学セミナー
5月18日にハーバード大学教育病院Brigam and Women's Hospital救急医学助教授の大内先生にご講演をいただきました。不安定な患者さんの容態の中で、患者さんの価値観をもとにShared Decision Makingを進める科学的根拠に基づく方法について学ぶことができました。


参加者の感想
①
本日は貴重なご講演をありがとうございました。救急の時間が限られた現場でDecision Makingを行う際、「本人がどのような生活レベルを望んでいるか」「医療の介入後、どの生活レベルに落ち着くか」の2点から考えるという視点は今まで持っておらず大変勉強になりました。また、「迷ったときには介入して後ほど再び家族の話を聞く」という指針も大変合理的で、将来現場に出た際に参考にしたいと感じました。
②
本日は貴重なご講演をしていただき、ありがとうございました。終末期の患者意思決定についての概念は、救急医療にもあるのだということをはじめて知ることができました。患者に対して、全て説明するのではなく、まず目の前の感情に対して対応することが重要であるというお話しが印象的で、とても勉強になりました。
③
貴重な講義ありがとうございました。
実習で救急科を回る機会があり、救命が難しい患者さんのご家族にこれからの方針について先生がdifficult news を伝える場面を何度か見ることができました。その時に、ご家族に対してのコミュニケーションが大事だと感じました。
救急現場でのEnd of life patient communication について考えたことがなく、今回先生の講義を通して、救急での末期の患者さんのケア、ご家族とのコミュニケーションとそのdecision making について考えることできました。
ありがとうございました。
④
Thank you so much for your talk today.
It was a good opportunity to learn of the different scenarios, emergency doctors in the US have to face with when dealing with emergency patients.
The discussion about how to get informed consent from patients in a time constrained environment really struck a cord with me.
I could understand how it is necessary to make hard and fast decisions in emergency situations but I never really thought about what may be the best approach in getting the patient's consent as fast as you can.
After our discussion I could have a better grasp of the concept of understanding the core values of the patient and then explaining the narrowed procedural options that is best suited for the patient's QOL.
I learned that how we present the available options to the patient will have an effect on the decision making of the patient.
However, I feel that if we are to only present the limited options after carefully strategizing what options we may consider to be the best suited for the patient after learning of the patient's values and lifestyle, we would need more training and be properly equipped with the knowledge to backup our decision in only giving a narrowed frame of suitable options to get a prompt decision from the patient.
I feel I still need much more experience to understand the balance necessary for effective communication especially in emergency situations.
⑤
本日はとても貴重なお話をありがとうございました。
患者さんの挿管前のモチベーションの程度により挿管後のQOLが全く異なるということは非常に興味深いと思いました。同時に、今回はアメリカでの研究でしたが、国や宗教によって挿管そのものに対する考えや保険の違いによるバイアスもかかるのかなと思い、その辺りによる意思決定の変化も興味深いと思いました。
家族の意見とご本人のQOLのバランスの支点となるところを的確に見つけられるようなICをできるようになりたいと思います。
木村信彦先生よりお話をいただきました
ハワイ大学からこれぞナイスガイという、木村信彦先生より「きっと拓ける内科レジデンシーへの道」と題してお話をいただきました。
まず、海軍病院を経た渡米前の素晴らしい経歴を伺いました。USMLE Step1がPass Failになる。STEP2 CSがなくなってOETになる。年単位に一緒に仕事をして信頼を得て推薦状をもらっていく、など大変実践的なお話が参考になりました。
渡米してからは、英語に力を入れつつも多くの患者さん指導医から「ベッドサイドで頼れる内科医」として信頼を勝ち取ったお話なども勉強になりました。12時間(開始は朝5時!)x6日週に働き、シフト中は重症の患者さんの病棟を精力的に回診して対応するという米国の内科病棟の「今」を教えていただけたのもとても新鮮でした。
また、電子カルテの情報を患者さんがスマホで見ていて情報共有がしやすい状況であったり、他院の電子カルテ情報が容易に共有されたりなどICTの進んだ米国の状況が日本の将来を知るうえで勉強になりました。
アメリカでは360度評価もあり、評価の頻度も多くその教育制度から学べるところがあるというご指摘も納得です。フェローシップで競争率の高いところにいくには論文が6つくらいはないと難しい、というのも競争社会アメリカの「今」なのだと感じました。学生の方や医師の方から多くの質問が出ましたが木村先生が丁寧にご回答いただけました。ありがとうございます!
またぜひ木村先生にお話を伺い、米国の臨床研修や医療の「今」を教えていただければと思います。どうぞよろしくお願いいたします。



3月8日にIUHW留学セミナーを開催しました
3月8日にIUHW留学セミナーを開催しました。
今後も年に3-4回のペースで留学セミナーを行います。
お申し込みはこちらから